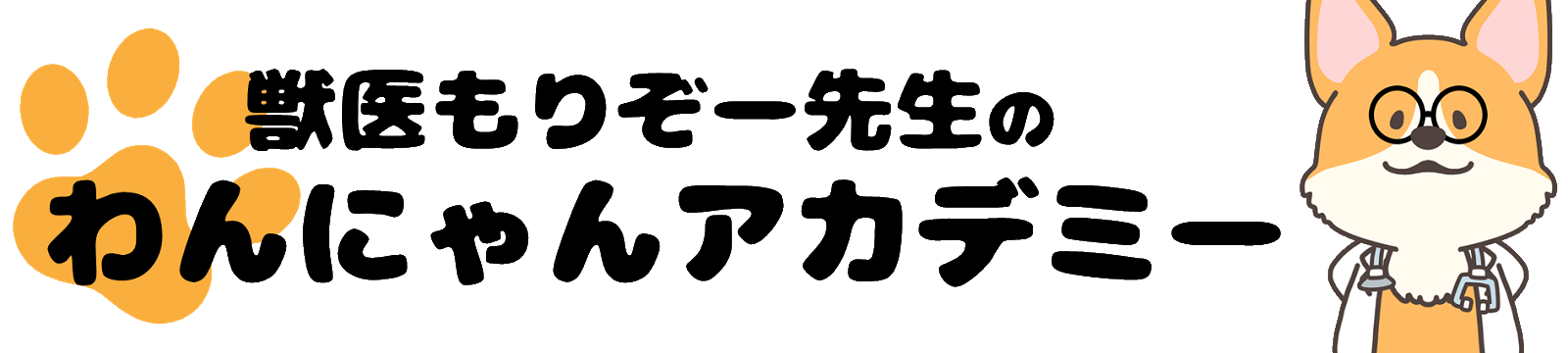血液中には体にとって重要なタンパク質が含まれ、循環しています。
血液中のタンパク質は、血液検査において総タンパク(TP、Total Protein)とアルブミン(ALB、Alb、Albmin)、グロブリン(GLB、Glb、Globlin)として測定されます。
 もりぞー先生
もりぞー先生犬では血液のタンパク質の異常は大きな病気のサインの可能性があります。
特に犬ではアルブミンが少なくなる低アルブミン血症がよく見られ、様々な病気が関連します。
この記事では特にアルブミン(Alb)にまつわることを11のポイントで解説します。
- 総タンパク(TP)、アルブミン(Alb)、グロブリン(Glb)とはなにか
- アルブミンの役割
- アルブミンが異常値になるメカニズム
- アルブミンが下がった時の注意するべき症状と危険な合併症
- 低アルブミン血症の代表的な原因
- 低アルブミン血症のときの精密検査とは
- 低アルブミン血症のときに気を付けること
血液中のタンパク質について

アルブミンの解説の前に、血液中のタンパク質が合成される流れについても少し解説します。
食物から摂取したタンパク質は、腸で消化されてアミノ酸に分解されます。
そして、腸で吸収されて、門脈と呼ばれる腸と肝臓をつなぐ血管に入り、肝臓へ運ばれたます。
その後、肝臓で体に必要なタンパク質に再び合成され、血液を介して様々な臓器に送り出されます。

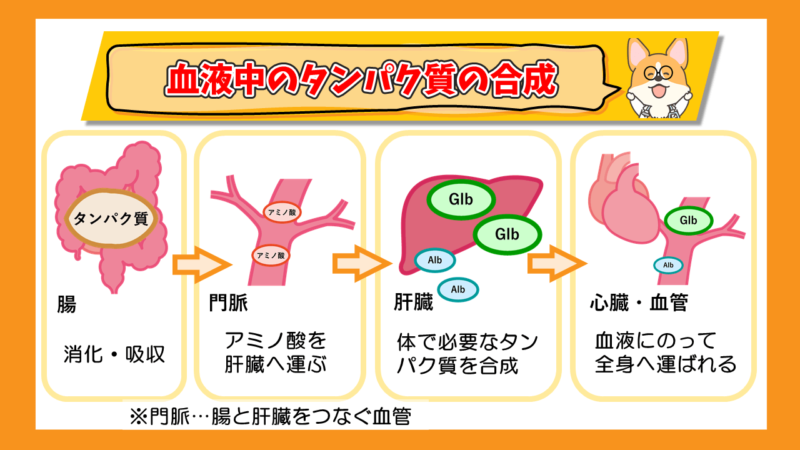
総タンパク(TP:血清総タンパク)とは、この血液中のタンパク質の総量のことです。血液中のタンパク質のほとんどが肝臓で産生されています。
タンパク質の主成分は、アルブミン(Alb)とグロブリン(Glb)の2つに分けられます。
グロブリンは100種類以上のタンパク質から構成され、血液検査においてアルブミン以外のタンパク質のことを指します。そのため、以下の式の様になります。
アルブミン(Alb)とは
アルブミンは血清総タンパクの約50%を占め、血液中で最も多いタンパク質です。
大きさは約600個のアミノ酸からできた分子量約66,000の比較的小さなタンパク質です。半減期は8〜10日と長いのが特徴です。
アルブミンには生体に必要な重要な役割があります。
血液の浸透圧の維持


血液中のタンパク質は血管中の液体成分である血漿の水分の量と体内での水分の量を調整する重要な働きをしています。
この血液中のタンパク質が血漿に水分を保持する力を「血漿膠質浸透圧」といいます。
特にアルブミンは血液に含まれるタンパク質の中でも一番多く存在し、血管内の水分を血液中に留めておく力が強い蛋白質です。
そのため、血液の浸透圧の上下はアルブミンの量によってほとんど決まります。
アルブミンが十分な量が血液中にあることで、血液中の液体成分である血漿を量を保つことができ、また、体内の組織に適切な水分を行き渡らせることができるのです。
全身への物質を運搬・毒素の中和作用
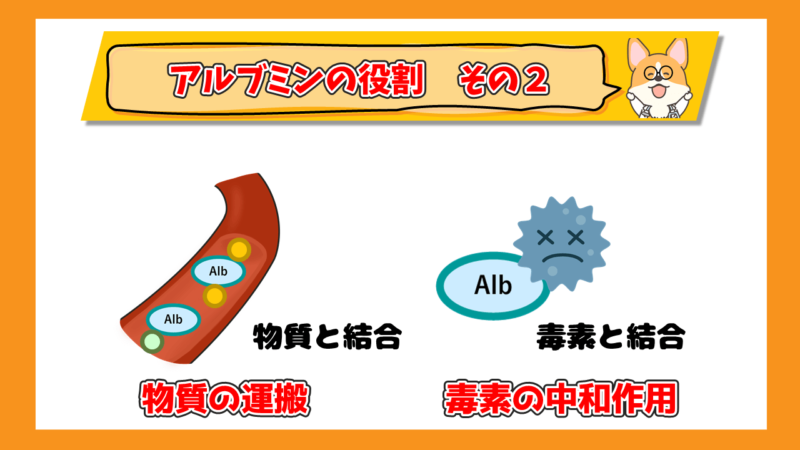

アルブミンは様々な物質と結合する力が強い血漿タンパク質です。
胆汁酸、亜鉛やカルシウムなどの微量元素、ホルモン、酵素、薬などと結合して、体の必要なところにそれらを運ぶ役割があります。
体に入ってきた毒素にもアルブミンは結合します。
アルブミンがくっつくことで中和されて毒素はその毒性が弱まります。
- アルブミンは血液の浸透圧の維持、物質の運搬、毒素の中和などの役割をもつ
アルブミン(Alb)の基準値
| 検査会社 | 参考基準値 |
| 富士フィルムVETシステムズ | 2.5~3.8 g/dl |
| IDEXX | 2.3~4.0 g/dl |



1歳以下の成長期の犬はアルブミンは基準値よりも少し低くなることが多いですよ
アルブミンが高くなるメカニズムと原因
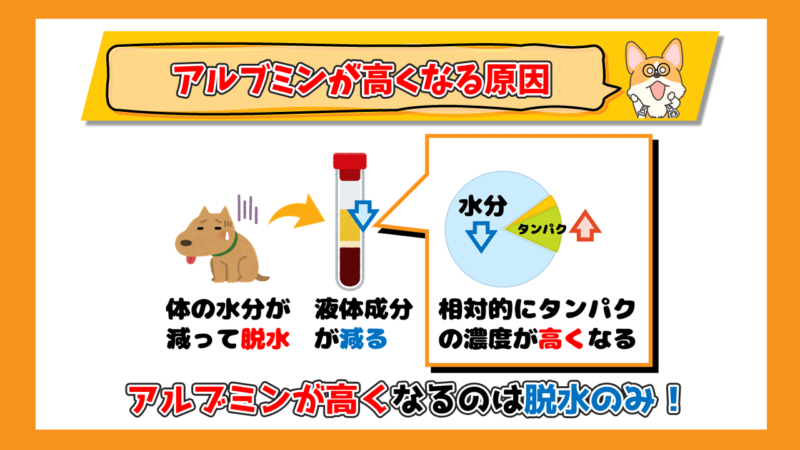

アルブミンは肝臓で作られているタンパク質ですが、病気よって作られるのが多くなることはありません。
アルブミンの数値が高くなるのは、脱水によって血液中の水分が減少すること血液中のアルブミンの濃度が高くなることで起こります。
つまり、血液が濃縮されて相対的に高くなるということです。
また、高脂血症があるとアーティファクト(検査での測定での誤り)によって数値が高くなることがあります。
そのため、血液検査を受ける際は空腹で受ける方が望ましいでしょう。
- アルブミンは脱水によってのみ数値が高くなる
アルブミンが上昇する原因
- 脱水
- アーティファクト:高脂血症
脱水
嘔吐や下痢、食欲不振、おしっこが多い、水をあまり飲まないことなどによって体の水分が外に過剰に出てしまうと脱水症状を起こします。
軽度の脱水であれば、脱水による症状はありません。
しかし、重度の脱水症状になると元気がなくなり、ぐったりとしてしまいます。
アルブミンが低くなるメカニズム
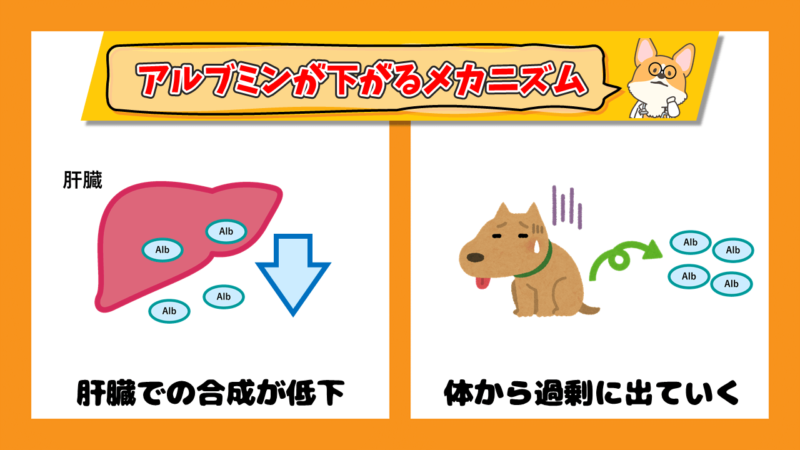

血液中のアルブミンの量が減るのは大きく分けて2つになります。
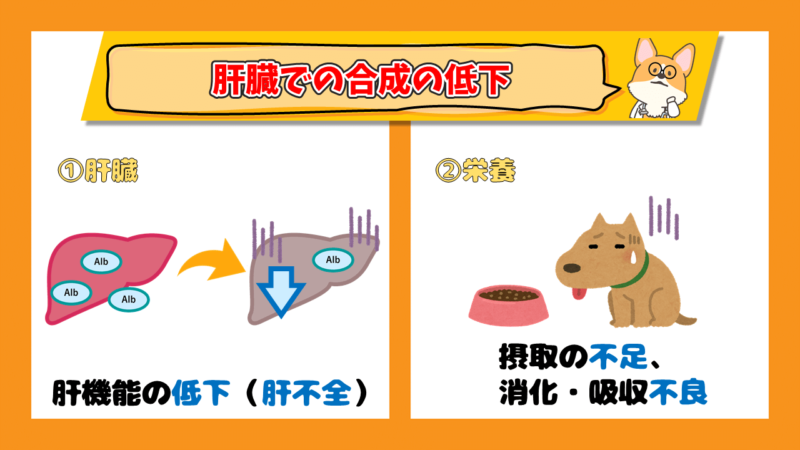

さらに、肝臓でのアルブミンの合成の低下も2つに分けられます。
- 肝臓:肝機能の低下(肝不全)によるもの
- 栄養:タンパク質の摂取不足や消化・吸収不良によるもの
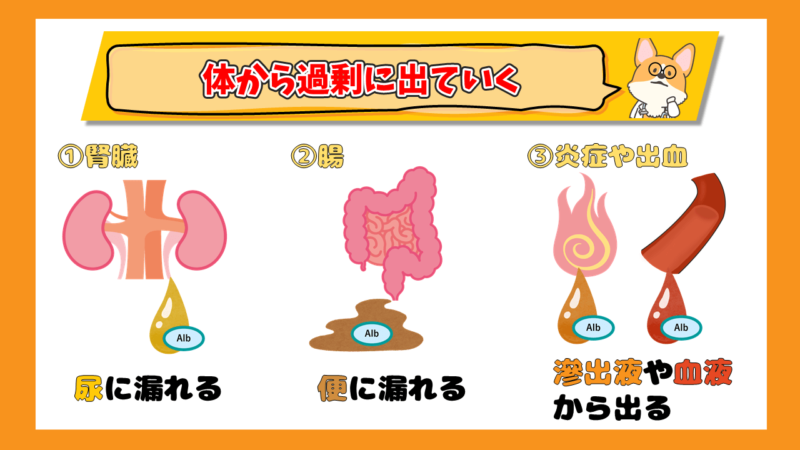

また、アルブミンが体から出ていってしまうのも、その場所により分けられます。出ていく経路は4つです。
- 腎臓:腎臓からアルブミンが漏れ出てしまう場合は、尿の中に排泄されます。
- 腸:腸からアルブミンが漏れ出てしまう場合は、便と一緒に排泄されます。
- 体のケガ:ケガなどによって大量に出血したり、傷口の炎症で漿液(キズを治すための分泌液)が大量に出た際も、アルブミンを含む血液成分を喪失してしまいます。
- 体の炎症:体の臓器の炎症で漿液が出て、アルブミンを消費します
これらの原因は病気による変化で、血液のアルブミンの量が絶対的に減少します。
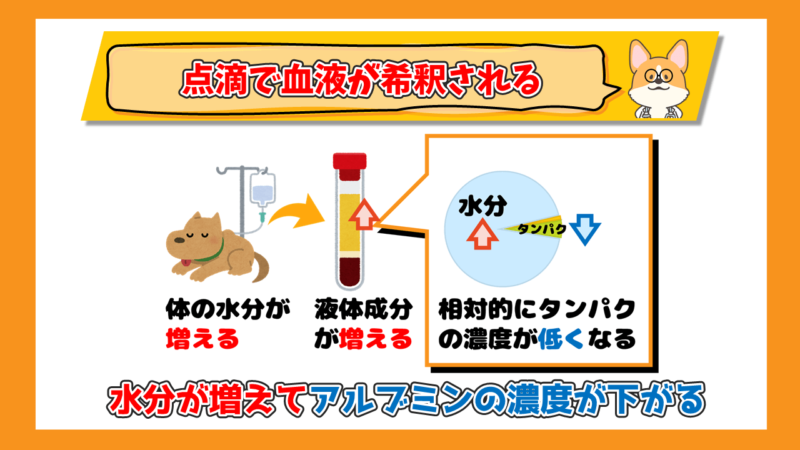

点滴を受けている際は血液が点滴の水分で希釈されるため、アルブミンの数値が低くなります。
この場合は、血液のアルブミンの量は減少せずに濃度が低くなって数値が低くなるので、相対的なアルブミンの濃度の低下になります。
- アルブミンが減少するのは「肝臓でのアルブミンの合成が低下する」か「体のどこかからか出ていってしまうか」の2つ
- 「肝臓での合成が減る」のは、肝不全か栄養によるもの
- 「体のからか出ていってしまう」のは、腎臓や腸の問題かケガや炎症によるもの
- 点滴を受けている際は血液が点滴の水分で希釈されるため、アルブミンの数値が低くなる
アルブミンが低下すると出てくる症状
アルブミンが低下するとそれに伴う症状や合併症が見られます。
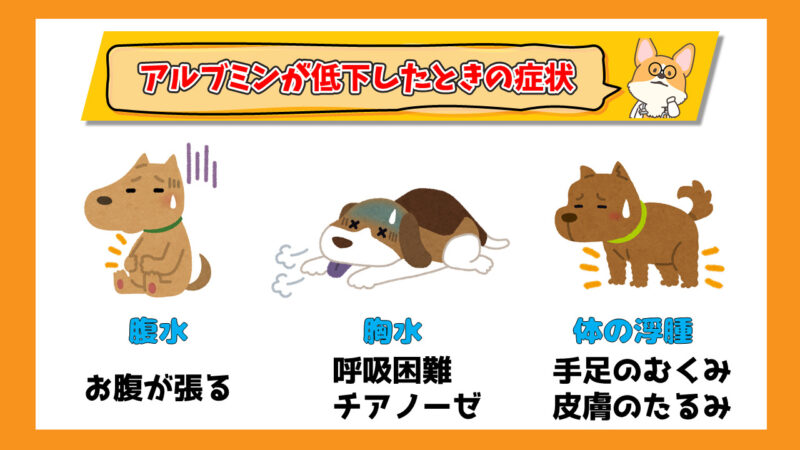
腹水、胸水、体の浮腫
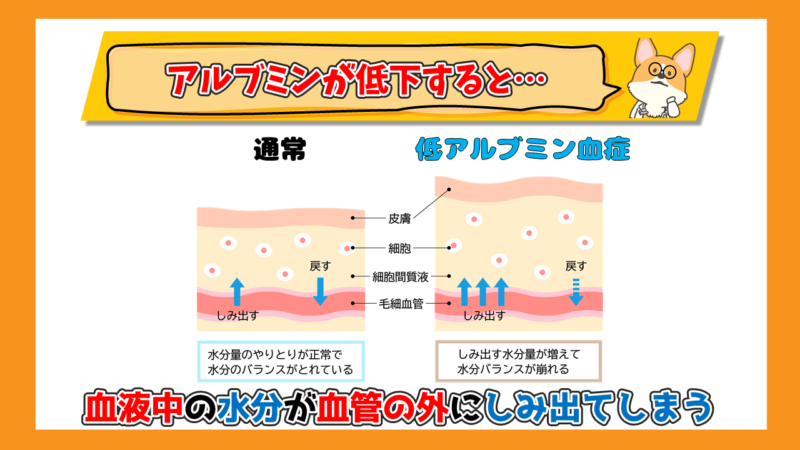

アルブミンは血液の浸透圧の維持する作用があると説明しました。
1.5 g/dl以下の重度にアルブミンの低下が起こると、血管の中に水分を保持することができなくなり、組織に水分が漏れ出てしまいます。

キズの治癒の遅延

アルブミンの量は栄養状態を反映する指標にもなります。
そのため、アルブミンが低い犬の場合、キズの治癒にも影響が出ることが予測できます。
アルブミンの量が少ないと、ケガや手術などで出来たキズが治りにくくなります。
その結果、キズが治る期間が長くなったり、手術したキズが開いてしまったりします。
そのため、アルブミンは手術前には必ず確認する項目になります。
血栓症

アルブミンの低下とともに血液中のアンチトロンビンなどの抗凝固因子が低下することがあります。
アンチトロンビンは血液が過剰に固まらないようにバランスを取る重要な血液中のタンパク質です。
アルブミンが低下する原因

ここからはアルブミンが低下する原因について解説します。
よく見られる一般的な原因は太字、救急疾患や重要な病気は赤色マーカーで示します。
アルブミンが低くなる原因は様々で分かりにくくなることも多いです。
しかし、見た目元気にごはんを食べているワンちゃんであれば、栄養失調やケガによるものではありません。つまり、肝臓か腎臓か腸の問題の可能性があると考えられます。
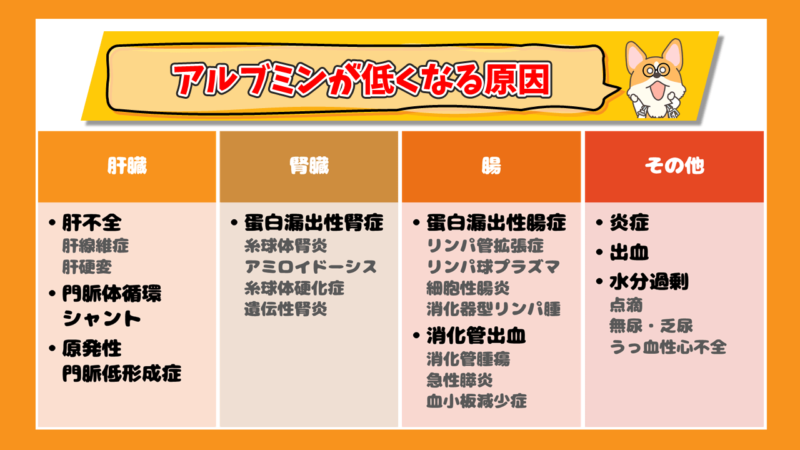
各臓器ごとに考えて、病気を分類すると分かりやすくなります。ここでは以下の4つに分類します。
そして、アルブミンが低下する代表的な原因をピックアップして解説します。
- 肝臓
- 腎臓
- 腸
- その他
肝臓
- 肝不全:肝線維症、肝硬変
- 先天性門脈体循環シャント(cPSS)
- 原発性門脈低形成症(PHPD)
- 慢性炎症性疾患
肝不全
慢性的な肝炎など病気が原因で肝臓がダメージを受け続けると、肝臓は線維化を起こして硬い組織に置き換わって再生することができなくなります。最終的に肝硬変に至り、肝臓の機能が重度に低下します。
肝機能の低下で、アルブミンの低下もおこります。グロブリンはあまり変わらないので、A/G比は顕著に低下します。
その他、低血糖や黄疸、肝性脳症と呼ばれる中毒症状を引き起こすようになります。
先天性門脈体循環シャント
生まれつきの病気で、腸と肝臓を繋ぐ門脈と呼ばれる血管に異常があることで起こる病気です。正常な犬で胃腸で吸収された栄養素や毒素は門脈を通って肝臓へ送られて代謝されます。しかし、この病気のい犬では「シャント血管(短絡血管)」と呼ばれる門脈と全身に繋がる静脈をショートカットして繋いでしまう異常な血管があることで、代謝されていない栄養素や毒素が体を循環してしまいます。
肝臓への血液が不足することで、肝臓の発達も未熟になり肝機能が低下します。それによってアルブミンの低下も起こります。
低血糖や、肝性脳症と呼ばれる中毒症状が見られることもあります。
腎臓
蛋白漏出性腎症(PLN)
- 糸球体腎炎(免疫複合体糸球体腎炎、膜性腎症):特発性、二次性
- 糸球体硬化症
- アミロイドーシス
- 遺伝性腎炎
蛋白漏出性腎症
腎臓には糸球体と呼ばれる血液を濾過して尿にするフィルターの様な役割を担っている膜が存在しています。通常はアルブミンなどのタンパク質は糸球体の機能によって濾過されずに血液中に保持されるようになっています。
しかし、この糸球体で炎症などが原因で問題が起こるとフィルターとしての機能が破綻してアルブミンが尿中に漏れ出てしまうようになります。それによって血液中のアルブミンが低下してしまいます。
血液検査では典型的にはアルブミンのみが低下し、グロブリンは変わらないのが特徴です。A/G比は顕著に低下します。
また、蛋白漏出性腎症では顕著なタンパク尿によって、低アルブミン血症、高コレステロール血症、体の浮腫や滲出液が同時に認められるネフローゼ症候群と呼ばれる病態に陥ったり、全身性高血圧症、凝固亢進による血栓症などの重篤な合併症を引き起こすこともあります。
腸
蛋白漏出性腸症(PLE)
- 腸リンパ管拡張症:原発性、二次性(腸炎、腸管腫瘍、リンパ管炎、右心不全など)
- リンパ球プラズマ細胞性腸炎:食事反応性腸症(FRE)、抗生物質反応性腸症(ARE)、炎症性腸疾患(IBD)
- 消化器型リンパ腫
- その他の消化管腫瘍
- ウイルス感染症
- 寄生虫症
消化管出血
- 消化管内異物
- 消化管腫瘍
- 急性膵炎
- 凝固障害:血小板減少症、播種性血管内凝固(DIC)
- 薬剤:NSAIDs、抗凝固薬(ヘパリン、ワルファリン、リバーロキサバンなど)抗血小板薬(アスピリン、クロピドグレルなど)
蛋白漏出性腸症
小腸からタンパク質が漏出することよって、低蛋白血症・低アルブミン血症を起こす病気の総称です。
代表的な病気には腸リンパ管拡張症、リンパ球プラズマ細胞性腸炎、消化器型リンパ腫などがあります。これらは病理組織検査によって分けられます。
慢性的な下痢と体重減少が見られ、重度の低アルブミン血症になると腹水や胸水の貯留、体の浮腫が起こります。また、血栓症を合併することもあります。
血液検査では典型的にはアルブミンとグロブリンが減少し、TPも減少します。A/G比は変わりません。
消化管出血
胃腸などから出血して血を吐いたり、便に血が混じることを消化管出血といいます。
消化管出血を起こすと便の色が変化します。
黒いタール状の便(黒色便)、鮮紅色の便(血便)として見られます。これらは出血の部位や量、便が排出される時間によって変わります。
原因としては異物や腫瘍などによって胃腸での潰瘍や炎症がおこり出血します。また、血小板減少症など血液の止血に関わる異常により出血が見られることもあります。
血液検査では総タンパク全体が減るので、アルブミンもグロブリンも減少します。A/G比は変わりません。
その他
体表の炎症や出血(体外への直接的な排出)
- 皮膚の広範囲の火傷
- 体表からの出血
体の中の炎症や出血(体内における分布異常)
- 胸膜炎による胸水
- 腹膜炎による腹水
- 胸腔内出血(血胸):外傷、腫瘍の破裂など
- 腹腔内出血(血腹):外傷、腫瘍の破裂など
- 心膜液貯留:心臓の血管肉腫の破裂、左房破裂など
- 子宮蓄膿症
血管内の水分量の増大(アルブミンの希釈)
- 過剰輸液
- うっ血性心不全
- 乏尿・無尿性急性腎不全
栄養
- 重度の飢餓による栄養失調
- 消化不良
- 吸収不良
炎症や出血
体の表面の皮膚や内臓において炎症が起こると、組織から滲出液がでることでアルブミンが低下します。
また、外傷や腫瘍による臓器の破裂などによって出血した場合にもアルブミンが低下します。この時、急性の出血では、血液中のタンパク質の濃度が下がるわけではないので、血液検査の数値は直ぐには下がらないことがあります。
血液検査では総タンパク全体が減るので、アルブミンもグロブリンも減少します。A/G比は変わりません。
低アルブミン血症のときの追加検査
低アルブミン血症が見つかったら、診断のために追加検査をおすすめします。
追加の検査にはスクリーニング検査と確定診断のための検査があります。
スクリーニング検査


検査の項目は尿検査、総胆汁酸検査、レントゲン検査と超音波検査などです。
尿検査においては尿たんぱくを検出します。特に尿蛋白クレアチニン比(UPC)と呼ばれる検査では、尿中のタンパク質の数値で量を判定できます。
尿蛋白クレアチニン比(UPC)が0.5以上の場合は、尿たんぱくが尿の中に多く存在することを意味します。
つまり、腎臓から尿中にタンパク質が漏れている可能性があり、蛋白漏出性腎症が低アルブミン血症の原因となっていると考えられます。
総胆汁酸(TBA: total bile acid)検査では、肝臓や門脈の異常がないかを判断します。血液検査の項目の一つになります。
空腹と食後2時間の2回のタイミングで採血を行います。
いずれかのタイミングの数値が非常に高くなる場合は、肝機能の低下や門脈の異常がある可能性があり、肝臓でのアルブミンの合成が低下していることが低アルブミン血症の原因となっていると考えられます。
レントゲン検査と超音波検査で炎症や出血を起こす体の中の臓器の異常がないかを確認します。
また、蛋白漏出性腸症では腸の粘膜の構造やリンパ節などの異常が認められることもあります。
これらの検査を基に、初期治療をどうするかや確定診断のための検査を行うかを判断します。
確定診断のための検査


確定診断のため検査は、病気の疑う場所によって内容が変わります。
例えば、肝臓や門脈の異常が疑われる際は、CT検査や門脈造影検査、肝臓の生検と病理組織検査を行います。
また、蛋白漏出性腸症が疑われる場合は消化管内視鏡検査を行います。
腫瘍が見つかった際は手術を検討し、必要があればCT検査や針吸引検査など検査を行います。
低アルブミン血症のときの治療
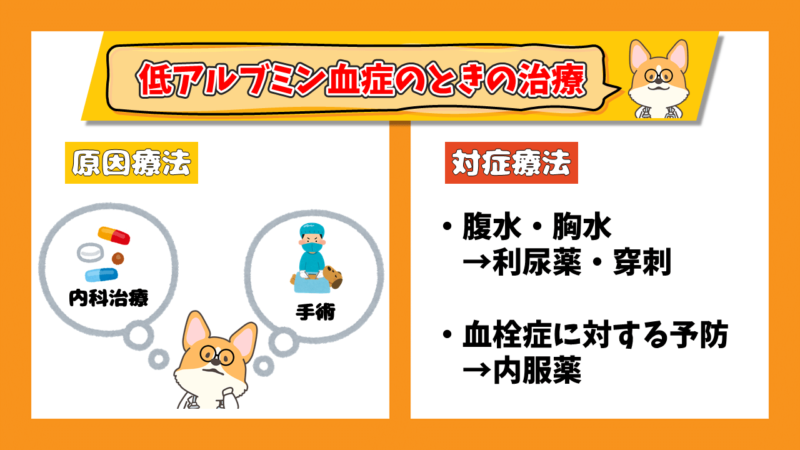

低アルブミン血症を起こす疾患に対する治療(原因療法)と、低アルブミン血症による症状に対する治療(対症療法)があります。
基本的に治療は確定診断に基づいて原因療法を行います。
それは原因となる疾患によって治療法が異なるためです。
低アルブミン血症の症状が見られる場合は適切な対症療法を行い、場合によっては診断の前に治療を進めることもあります。
内科治療が主体の病気
蛋白漏出性腎症、蛋白漏出性腸症などの疾患は内科治療が主体になります。
例えば、蛋白漏出性腎症は蛋白尿を減らすため、アンギオテンシン変換酵素阻害剤(ACE-I)であるベナゼプリルなどの内服薬を使用します。蛋白量の減少が不十分な場合はアンギオテンシン受容体拮抗薬(ARB)であるテルミサルタンなどのを内服薬を併用します。
蛋白漏出性腸症を起こす代表的な腸リンパ管拡張症は低脂肪食の食事療法が最も重要です。療法食であるヒルズi/d Low fatやロイヤルカナン消化器サポート低脂肪などの低脂肪食を用います。改善が乏しい場合には手作りの食事療法として超低脂肪食を行うこともあります。また、プレドニゾロンなどのステロイド剤も使用されます。
この様に、確定診断に基づいた治療を行います。
ただし、重度の低アルブミン血症が見られる際には、確定診断のための検査を行う前に、状況に応じて病気を想定して治療を行う場合もあります。
例えば、蛋白漏出性腸症に対するプレドニゾロンでの治療が代表的ですが、先に治療を行うと確定診断のための病理組織検査での結果に影響が出ます。
これらの判断はメリットとデメリットを比較し、先生と飼い主様との相談で決められます。
手術が必要になる病気
先天性門脈体循環シャントや強い出血を起こす腫瘍などの疾患の場合には、手術が適応になります。
先天性門脈体循環シャントはシャント血管と呼ばれる門脈と静脈を繋ぐ異常な血管を閉じる手術を行います。開腹手術で血管を糸で結んで占める結紮手術や、インターベンションで血管の中から閉じるコイル塞栓術などの方法があります。
強い出血を起こす腫瘍として代表的なものは脾臓の腫瘍が挙げられます。脾臓は血液が豊富な臓器であるため、腫瘍ができることで破裂し出血を起こすことがあります。大量出血時には緊急手術が必要になります。
手術の際、重度の低アルブミン血症がある際は、手術後の癒合不全や血栓塞栓症のリスクがあります。
そのため、血漿輸血やヘパリンなどの抗凝固療法が行われます。
低アルブミン血症に対する対症療法
症状に合わせた対症療法や予想される合併症に対する治療を行います。
少量の腹水や胸水、足のむくみに対してはフロセミドなどの利尿薬を用いて過剰な水分を体から抜く治療を行います。
ただし、腹水が重度に溜まっている際は、お腹がパンパンになると呼吸が苦しくなったり、食欲不振や活動性に影響が出て動きが鈍くなります。この場合は、応急的に針で穿刺して腹水を抜く治療を行います。また、胸水が溜まると呼吸困難をきたすため、胸水を抜く治療を行います。
重度の低アルブミン血症の場合は、血管に血栓が詰まる血栓症を合併するリスクが高くなります。
血栓症を予防するために、抗血小板薬であるクロピドグレルなどの内服薬や抗凝固療法として低分子ヘパリンやリバーロキサバンなどの薬が使用されることもあります。
低アルブミン血症でお家で気を付けること


お家では症状が見られないかをよく観察し、生活環境や食事内容にも気を配ることが大切です。
以下の2つのことを意識してみてください。
症状が見られないかをよく観察
症状は①腹水⓶胸水③体の浮腫(手足のむくみ)の3つです。
これらの症状が見られる際は、重度にアルブミンが低下していると考えられますので、獣医さんに相談しましょう。
腹水が溜まるとぷよぷよしたり、お腹が張ってパンパンになったりします。手足のむくみは足を指で押すと皮膚が戻らず跡が残ります。
そして特に、胸水が溜まる場合は呼吸困難を起こし命に関わります。呼吸が速い、チアノーゼ(舌が紫色になる)が見られれば呼吸困難に陥っているため救急になります。直ぐに病院に連れていきましょう。
また、重篤な合併症として血栓症があります。血栓ができる場所により症状は異なります。
足に血栓ができる動脈血栓塞栓症は、足に力が入らなくなり動きが悪くなるか引きずるようになったり、麻痺して感覚がなくなったりします。急に起こることも、ゆっくり慢性的に起こることもあります。また、片足だけ足の大きくむくみが出ることもあります。
肺に血栓が詰まる肺動脈塞栓症のときには呼吸困難がみられます。胸水が溜まった時と同様に、呼吸が荒い症状が見られるため、直ぐに病院に連れていきましょう。
お家での過ごし方
低アルブミン血症のときはキズの治りが悪くなります。
ケガをしないように、ワンちゃんの生活している環境や散歩コースに気を配りましょう。
フローリングで滑ってケガをしないように滑り止めマットを敷く、爪切りや足の裏の毛が伸びすぎていないかなど気を付けましょう。
散歩中に砂利や釘を踏んで足を怪我することもありますので、散歩コースは安全な場所を選びましょう。特に症状が強い場合は、自宅で安静に過ごすことも大切です。
また、食事療法が必要な病気の場合は、適切な食事管理が必要です。
蛋白漏出性腸症であれば低脂肪食、蛋白漏出性腎症であれば腎臓病用の療法食、肝不全であれば肝臓病用の療法食が適応になります。
病気に応じた適切な食事療法の指示を受けましょう。食べてもよいおやつの内容も相談するのも良いでしょう。
食事療法中は家族の協力が必要になりますので、家族みんなで意識を統一しましょう。
まとめ



血液検査の項目であるアルブミン(Alb)について解説しました。
それではおさらいです。
- 総タンパクはアルブミンとグロブリンに分けられ、アルブミンは約50%を占める。
- アルブミンは血液の浸透圧の維持、物質の輸送、毒素の中和、キズの治癒などの役割をもつ。
- アルブミンが上昇するのは脱水のみ。
- アルブミンが減少するのは肝不全か栄養、腎臓や腸からの漏出、ケガや炎症によるもの
- アルブミンが重度に低下すると胸水、腹水、浮腫などの症状が見られる。血栓症などの重篤な合併症が見られることもある。
- 低アルブミン血症のときは精密検査をうけ、病気の診断に応じた治療が必要。お家では症状が見られないかをよく観察し、生活環境や食事内容にも気を配る。
血液検査での異常とその原因は様々です。そして、原因は一つではなく、重なって存在することも少なくありません。
また、病気によって同じ検査結果でも解釈が異なり、その子その子によって治療の方向性も異なります。
特に難しい病気の場合、獣医さんの説明をよく聞いて、ご家族のワンちゃんに合った治療の方法を相談して決めていくのがよいでしょう。
もし、少しでも分からないことがありましたら、かかりつけの獣医さんに気軽に質問しましょう。
最後に今回の記事が少しでも飼い主様の疑問に解決し、どうぶつ達の健康に繋がれば幸いです。